Anxiété, dépression et alimentation


L’anxiété et la dépression peuvent être liées à l’alimentation,
surtout via les acides aminés qui sont les précurseurs de nos neurotransmetteurs, les autres nutriments qui sont cofacteurs dans la synthèse de ces neurotransmetteurs et les acides gras oméga-3 EPA et DHA qui augmentent la fluidité des membranes neuronales. Un autre lien important est l'inflammation intestinale, qui se répercute au cerveau. Bien sûr, le stress chronique intervient également et a d'ailleurs un effet direct sur les neurotransmetteurs. Voyons cela de plus près :
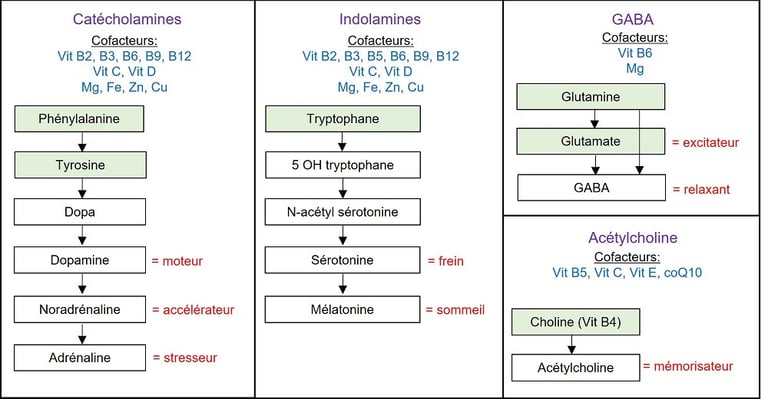
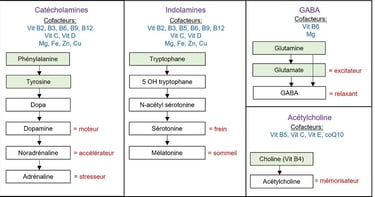
Les neurotransmetteurs influencent nos émotions, notre capacité d’attention, notre perception, notre capacité à bien juger les situations et à prendre les bonnes décisions. Ils influencent aussi la production des hormones en stimulant ou en modérant l’hypothalamus. C’est dire à quel point ils sont importants ! On distingue trois grands groupes de neurotransmetteurs (pour simplifier, car il y en a d'autres) : les catécholamines, les indolamines et le GABA. Ils sont issus d’acides aminés, transformés via des processus comme la méthylation et avec l’aide d’enzymes. Tout cela nécessite certaines vitamines et minéraux. On peut ajouter l’acétylcholine, qui ne provient pas d’un acide aminé, mais de la choline, un nutriment apparenté à une vitamine B. Voici un petit schéma pour visualiser tout ça :
Sans aller dans le détail, on peut considérer les catécholamines comme nos moteurs, les indolamines comme nos « freineurs », le GABA comme notre relaxant et l’acétylcholine comme notre « mémorisateur ».
Il est possible de manquer de neurotransmetteurs, notamment parce qu’on manque de la matière première nécessaire à leur synthèse. Une autre cause possible de manque de neurotransmetteurs est un problème de santé intestinale ! En effet, une partie non-négligeable de nos neurotransmetteurs sont produits par nos bactéries intestinales. Pour savoir si on manque de neurotransmetteurs et desquels, on peut se baser sur des questionnaires centrés sur les symptômes (on en trouve facilement en ligne), combinés à des dosages sanguins, urinaires et salivaires. Je ne vous embête pas ici avec les détails. Ces dosages ne sont pas nécessairement le reflet de l’utilisation des neurotransmetteurs au niveau du cerveau, mais ils donnent malgré tout une indication.
Quand on personne est dans un cycle d’anxiété et de dépression, ce qui peut arriver pour différentes raisons (surmenage, stress chronique, mauvaise alimentation, etc.), elle se trouve à l’une de trois phases consécutives. Si on peut identifier la phase dans laquelle elle se trouve, on peut essayer d’intervenir au mieux avec une adaptation de l’alimentation et/ou une supplémentation appropriée. Bien sûr, la psychothérapie, l’exercice physique et des techniques comme la méditation ont également un rôle important à jouer.
Dans la première phase, la personne est nerveuse. Elle se sent stressée et/ou anxieuse. Il faut éviter l’épuisement d'une part des indolamines, afin de conserver l’effet frein que donne la sérotonine et d'autre part du GABA, pour conserver son effet relaxant. On peut soutenir la synthèse de ces neurotransmetteurs par une alimentation riche en acide aminé tryptophane, le précurseur de la sérotonine ; en vitamine B3, afin d’éviter que l’organisme n’utilise du tryptophane pour la synthèse de vitamine B3 au détriment de celle de sérotonine ; en vitamine B6, cofacteur pour la synthèse tant de la sérotonine que du GABA ; en magnésium, également cofacteur pour la synthèse de ces neurotransmetteurs ; en acide aminé taurine, qui protège le cerveau d’un excès de glutamate et se lie aux récepteurs GABA pour renforcer son effet relaxant ; en oméga-3 DHA, pour stimuler la fabrication des neurones et la fluidité de leurs membranes ; et en vitamines B9 et B12, qui permettent la synthèse de la mélatonine par méthylation de la sérotonine, afin de favoriser la récupération par le sommeil.
Dans la deuxième phase, la personne est excitée. Elle dort peu sans nécessairement ressentir sa fatigue et a tendance à être hyperactive. Elle est attirée par le sucre (son cerveau est très actif et a besoin de beaucoup de glucose comme carburant). Son attention, sa motivation et son imagination sont élevées et elle peut être très émotive. En effet, l’action freinante de la sérotonine sur la réponse comportementale d’impulsivité liée à la noradrénaline et la dopamine n’est presque plus présente : les indolamines sont épuisées. Il faut les restaurer en essayant de soutenir leur synthèse par une alimentation riche en ce que nous avons listé ci-dessus et on peut, sous contrôle médical, ajouter du lithium, qui favorise le passage du tryptophane au cerveau.
Dans la troisième phase, la personne ressent un épuisement brutal et se trouve au tapis, résultat du tarissement de tous ses neurotransmetteurs. Elle n’a plus de frein, mais plus d’accélérateur non plus. Elle a des problèmes de mémoire et de concentration et souffre également de ralentissement psychomoteur, d’hypersomnie et de fatigue psychique. Il faut soutenir la synthèse tant des indolamines que des catécholamines, avec les mêmes nutriments que ceux listés ci-dessus, plus l’oméga-3 EPA, également bénéfique aux neurones et les acides aminés phénylalanine et tyrosine, précurseurs de la dopamine et de la noradrénaline.
Il faut aussi faire attention à certaines carences. Il a été démontré que le risque de dépression est augmenté en cas de déficit en cholestérol (alimentation trop pauvre en lipides), en ferritine (manque de fer ou de facteurs nutritionnels permettant son transport et son absorption) et en vitamine D.
Concernant l'inflammation, je vous refère à mon article sur l'axe intestin-cerveau.
En définitive, l’adoption d’une bonne alimentation, son optimisation, une activité physique régulière, la gestion du stress et la psychothérapie peuvent être la combinaison gagnante pour guérir d’une dépression, en évitant les risques et effets secondaires de l’approche médicamenteuse. Il y a bien sûr des exceptions, comme en cas de pulsion suicidaire.
Dessin en tête d'article © PidcoArt/stock.adobe.com
Ensemble pour une meilleure santé !
Copyright © 2026 Isabelle Maës Nutrition | Nutrithérapeute certifiée CERDEN | Tous droits réservés
0473/673.470 - maes_i@yahoo.fr
