Comment gérer le diabète ?
Le diabète de type 2 correspond à une entrée progressive dans un cercle vicieux métabolique associant hyperglycémie chronique, stress oxydatif, inflammation et résistance à l’insuline.
Lorsque la glycémie reste trop élevée, cela favorise la production d’espèces réactives de l’oxygène et la glycation des protéines de l’organisme. Cette glycation altère progressivement de nombreux tissus, y compris les cellules du pancréas, qui deviennent moins capables de produire une quantité suffisante d’insuline.
À l’origine de ce processus, on retrouve le plus souvent :
une consommation excessive de sucres rapides et d’aliments à index glycémique élevé ;
une résistance à l’insuline induite par des pics glycémiques répétés ;
un excès de graisses circulantes ;
et fréquemment un état inflammatoire chronique lié au surpoids ou à l’obésité.
Signes et conséquences
Le diabète se manifeste souvent par une soif importante, des envies d’uriner fréquentes, une fatigue chronique et parfois une vision trouble. L’organisme tente en effet d’éliminer l’excès de glucose par les urines.
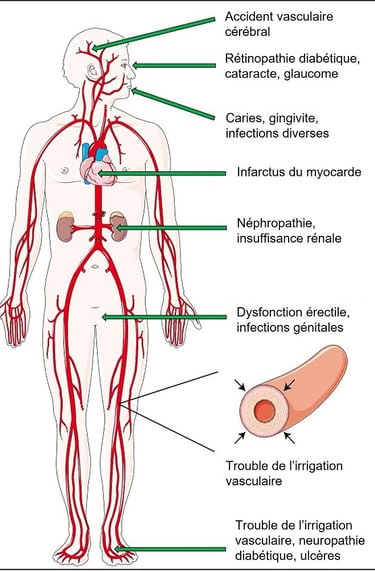
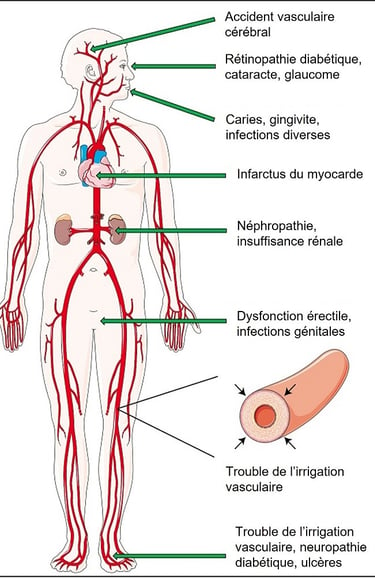
À long terme, une hyperglycémie persistante favorise :
le vieillissement accéléré des tissus,
les maladies cardiovasculaires,
les atteintes rénales, nerveuses et oculaires,
et constitue un facteur de risque pour certaines maladies dégénératives.
Traitement médical
Le traitement classique repose souvent sur la metformine, qui améliore la sensibilité à l’insuline et diminue la production hépatique de glucose.
Il est important de savoir que la metformine peut induire une carence en vitamine B12. Une supplémentation est donc généralement nécessaire.
Levier majeur : l’alimentation
L’alimentation constitue l’un des piliers les plus puissants de la prise en charge.
Une alimentation naturelle, peu transformée, riche en fibres et micronutriments, est essentielle. Certains compléments peuvent également aider.
1. Privilégier un régime à index glycémique bas
Cela permet de réduire les pics de glycémie et la sur-sollicitation de l’insuline.
Accompagner les repas de vinaigre (vinaigre de cidre par exemple) peut encore diminuer l’élévation glycémique postprandiale.
2. Soutenir la sensibilité à l’insuline
Des apports suffisants en magnésium et en vitamine D réduisent la résistance à l’insuline. Le zinc soutient le fonctionnement des récepteurs à l’insuline.
3. Cannelle
La cannelle améliore la sensibilité à l’insuline. Dose recommandée : environ ½ cuillère à café par jour (environ 1 g). Ne pas dépasser cette quantité en raison de la présence de coumarine.
4. Berbérine
La berbérine augmente la sensibilité à l’insuline et diminue la production hépatique de glucose. Dose courante : 500 mg, 2 à 3 fois par jour.
5. Acide alpha-lipoïque
Il améliore la sensibilité à l’insuline et agit comme antioxydant, limitant l’inflammation des cellules graisseuses. Dose courante : 300 mg, 3 fois par jour.
Autres piliers indispensables
L’alimentation seule ne suffit pas ; il faut aussi :
Exercice physique régulier : l’activité musculaire augmente la captation du glucose indépendamment de l’insuline et améliore durablement la sensibilité à celle-ci.
Sommeil suffisant : le manque de sommeil augmente la résistance à l’insuline.
Gestion du stress : le cortisol élevé favorise l’hyperglycémie.
Message d’espoir
Le diabète de type 2 n’est pas nécessairement une fatalité irréversible. Chez de nombreuses personnes, une amélioration significative, voire une normalisation de la glycémie, est possible grâce à des changements cohérents de l’alimentation et du mode de vie.
En résumé
Le diabète de type 2 est avant tout une maladie métabolique liée au mode de vie. Les médicaments peuvent être utiles, mais la pierre angulaire du traitement reste l’alimentation, associée à l’activité physique, au sommeil et à la gestion du stress.
Photo traitements de Towfiqu barbhuiya
Ensemble pour une meilleure santé !
Copyright © 2026 Isabelle Maës Nutrition | Nutrithérapeute certifiée CERDEN | Tous droits réservés
0473/673.470 - maes_i@yahoo.fr
